بواسطة hussien | ديسمبر 16, 2025 | المقالات
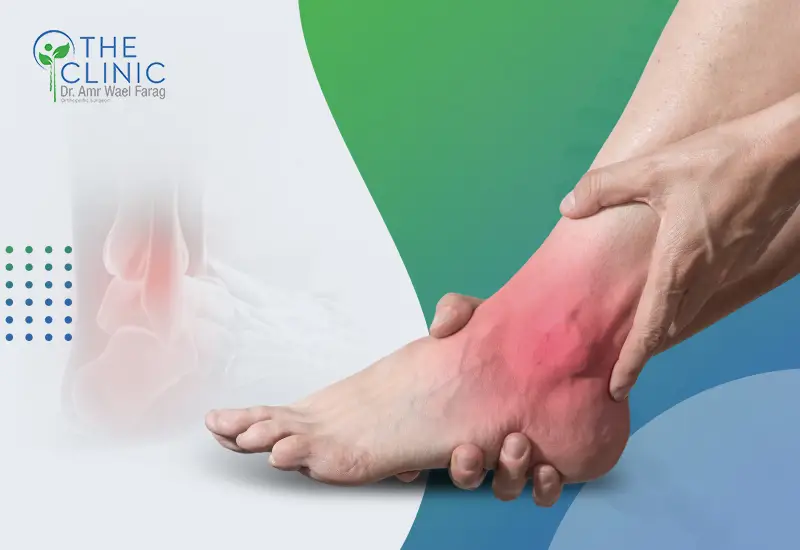
تُعَدّ الشوكة العظمية من أكثر أسباب آلام الكعب شيوعًا، وهي نتوء عظمي صغير يتكوّن في أسفل عظم الكعب نتيجة الضغط المستمر أو الشد المتكرر على الأنسجة المحيطة بالقدم، وقد تمرّ الحالة في بدايتها دون أعراض واضحة، لكن مع مرور الوقت يبدأ المريض بالشعور بآلام حادة أو مزعجة تدفعه إلى البحث عن التشخيص المناسب وخيارات العلاج المتاحة.
في هذا المقال، نستعرض أعراض الشوكة العظمية وسبل التمييز بينها وبين مشكلات أخرى قد تسبب ألم الكعب، ونتناول أسباب الشوكة العظمية، إلى جانب كيفية تشخيصها ووسائل العلاج التي تساعد على تخفيف الأعراض وتحسين جودة الحياة اليومية.
أعراض الشوكة العظمية
رغم أنّ بعض الأشخاص قد يكتشفون وجود الشوكة العظمية بالصدفة في أثناء خضوعهم لأشعة سينية لسبب آخر، فإن هناك علامات مميزة لا يمكن تجاهلها، وعادة ما تكون مرتبطة بالتهاب الأنسجة المحيطة أكثر من النتوء العظمي نفسه، وتشمل:
- ألم حاد في الكعب عند الاستيقاظ صباحًا، يوصف عادةً بأنه يشبه الطعن أو وخز مسمار في أسفل القدم.
- ألم مستمر يلازم المريض معظم ساعات اليوم.
- التهاب أو تورم في مقدمة الكعب مع شعور بالحرارة في بعض الحالات.
- ظهور نتوء عظمي صغير تحت الكعب قد يكون ملحوظًا عند بعض المرضى.
- حساسية شديدة عند الضغط على أسفل الكعب تجعل المشي حافيًا صعبًا ومؤلمًا.
- في بعض الحالات قد تظهر أعراض إضافية مثل الخدر أو الوخز أو الإحساس بالحرقة نتيجة ضغط الالتهاب على الأعصاب المحيطة.
أنواع الشوكة العظمية
بعد استعراض أبرز أعراض الشوكة العظمية في الكعب، يجدر الإشارة إلى أن شدة الأعراض وطبيعتها قد تختلف وفقًا لموضع النتوء العظمي، ولذلك يُصنّف الأطباء الشوكة العظمية إلى نوعين رئيسيين هما:
الشوكة العظمية الأخمصية
تتكوّن في أسفل الكعب، عند نقطة اتصال الرباط الأخمصي بعظام الكعب، وغالبًا ما تنشأ نتيجة التهاب اللفافة الأخمصية المزمن، ما يؤدي إلى ترسّب الكالسيوم وتكوّن نتوء عظمي صغير، ويرتبط هذا النوع عادةً بآلام حادة عند الخطوات الأولى في الصباح أو بعد فترات طويلة من الراحة.
الشوكة العظمية الظهرية
تظهر في الجزء الخلفي من الكعب عند التقاء وتر أخيل بعظام الكعب، وتنتج غالبًا عن التهاب متكرر في وتر أخيل، مسببة ألمًا خلف الكعب يزداد عند صعود السلالم أو ارتداء أحذية ضيقة تضغط على هذه المنطقة.
هل هناك فرقًا بين أعراض الشوكة العظمية والتهاب اللفافة الأخمصية؟
قد تتشابه أعراض الشوكة العظمية مع بعض الحالات الأخرى مثل أعراض التهاب العظام أو التهابات القدم، فكثيرًا ما يختلط الأمر على المرضى بين أعراض الشوكة العظمية والتهاب اللفافة الأخمصية، نظرًا للتشابه الكبير بينهما، رغم أنّ لكل منهما طبيعة مختلفة.
يحدث التهاب اللفافة الأخمصية عندما يتعرّض الرباط الممتد من الكعب حتى مقدمة القدم لإجهاد متكرر أو تمزقات دقيقة، فيشعر المريض بألم حاد يشبه الطعن في الكعب، يزداد مع الخطوات الأولى صباحًا ثم يخف تدريجيًا مع الحركة، قبل أن يعود مجددًا بعد فترات الراحة الطويلة.
أما الشوكة العظمية فهي نتوء عظمي صغير يتكوّن نتيجة الضغط المزمن أو الالتهاب المتكرر، وغالبًا ما ترتبط هذه الحالة بالتهاب اللفافة الأخمصية نفسه، وبذلك يمكن القول إن وجود الشوكة العظمية لا يعني بالضرورة الشعور بالألم، فقد يُصاب بها البعض دون أي أعراض ملحوظة، بينما يعاني آخرون آلامًا مشابهة تمامًا لالتهاب اللفافة الأخمصية.
أسباب الشوكة العظمية
بعد أن استعرضنا أعراض الشوكة العظمية والفرق بينها وبين التهاب اللفافة الأخمصية، يجدر بنا التوقف عند العوامل التي تؤدي إلى ظهورها، ومن أبرزها:
- الإجهاد المزمن للقدم، نتيجة الضغط المتكرر على العضلات والأربطة، خاصةً لدى الرياضيين الذين يمارسون الجري أو القفز لفترات طويلة.
- التهاب اللفافة الأخمصية.
- التمزقات الدقيقة في الغشاء المبطن لعظام الكعب.
- اضطرابات المشي لأنها تغيّر توزيع الوزن على القدمين.
- التقدم في العمر، إذ يصبح الكعب أكثر عرضة لتكوّن الترسبات الكلسية.
- الوقوف أو المشي لفترات طويلة على أسطح صلبة.
قد يختلط ألم الكعب الناتج عن الشوكة العظمية مع إصابات أخرى في القدم، مثل التمزقات الدقيقة أو حتى بعض أنواع كسور العظام التي قد تُسبّب آلامًا متشابهة، وهو ما يبرز أهمية التشخيص المبكر والدقيق لتحديد السبب الحقيقي للألم.
كيفية التشخيص والتعامل مع أعراض الشوكة العظمية
بعد ظهور أعراض الشوكة العظمية، غالبًا ما يبدأ التشخيص بالفحص السريري من خلال طرح بعض الأسئلة عن طبيعة الألم، والأنشطة التي يمارسها المريض، ونوع الحذاء الذي يرتديه، وفي بعض الحالات قد يخضع المريض للأشعة سينية، والتي يلجأ إليها الطبيب ليس فقط لتشخيص الشوكة العظمية، بل أيضًا للتفريق بينها وبين حالات أخرى مثل أعراض كسر مشط القدم.
وفي معظم الحالات، يكون العلاج بسيطًا وسهل التطبيق، إذ يركز على تخفيف الألم والحد من الالتهاب الناتج عن التهاب اللفافة الأخمصية المرتبط بالنتوء العظمي، وفيما يلي أبرز وسائل العلاج:
- الالتزام بالراحة وتجنب الإجهاد.
- وضع كمادات الثلج على باطن القدم.
- تناول الأدوية المضادة للالتهاب تشبه تلك المستخدمة في علاج التهاب العظام.
- ارتداء الأحذية الطبية والدعامات.
- وفي بعض الحالات المزمنة التي لا تستجيب للهذه الوسائل، قد ينصح الطبيب باللجوء إلى جلسات العلاج الطبيعي أو التدخل الجراحي كخيار أخير.
الأسئلة الشائعة
قد تكون لديك كثير من التساؤلات حول الشوكة العظمية، لذلك جمعنا لك هنا أبرز الأسئلة وإجاباتها.
ما هو سبب ظهور الشوكة العظمية؟
تظهر غالبًا نتيجة ترسب الكالسيوم أسفل عظام الكعب بسبب الإجهاد المتكرر على الأربطة والعضلات.
ما هي الأكلات الممنوعة للشوكة العظمية؟
لا يوجد أكل محدد ممنوع لمرضى الشوكة العظمية، لكن يُنصح بالحدّ من الأطعمة الغنية بالدهون غير الصحية والسكريات، والحفاظ على وزن صحي لتخفيف الضغط على الكعب.
هل تختفي شوكة الكعب العظمية من تلقاء نفسها؟
النتوء العظمي نفسه عادةً لا يختفي، لكن الأعراض والألم يمكن أن تتحسن مع العلاج والراحة، وبعض الحالات الشديدة تحتاج إلى تدخل طبي مباشر مثل علاج كسور العظام.
كيف أعرف أن لدي الشوكة العظمية؟
إذا كنت تعاني ألمًا حادًا يشبه الوخز أسفل الكعب خاصةً عند أول خطوة في الصباح، فقد يكون السبب شوكة عظمية.
هل نقص فيتامين د يسبب الشوكة العظمية؟
نقص فيتامين د قد يضعف العظام، لكنه ليس سببًا مباشرًا للشوكة العظمية.
ختامًا،
تذكّر أن أعراض الشوكة العظمية قد لا تظهر عند بعض الأشخاص، بينما يعاني آخرون آلامها في الكعب، ولذلك يبقى التشخيص المبكر والفحص الطبي أفضل وسيلة لتحديد حالتك واختيار العلاج المناسب.
إذا كنت تعاني آلامًا متكررة في الكعب، فلا تتردد في التواصل مع الدكتور عمرو فرج، أستاذ جراحة العظام بجامعة القاهرة، للحصول على التشخيص الدقيق وخطة علاج مناسبة لحالتك.
بواسطة hussien | ديسمبر 14, 2025 | المقالات
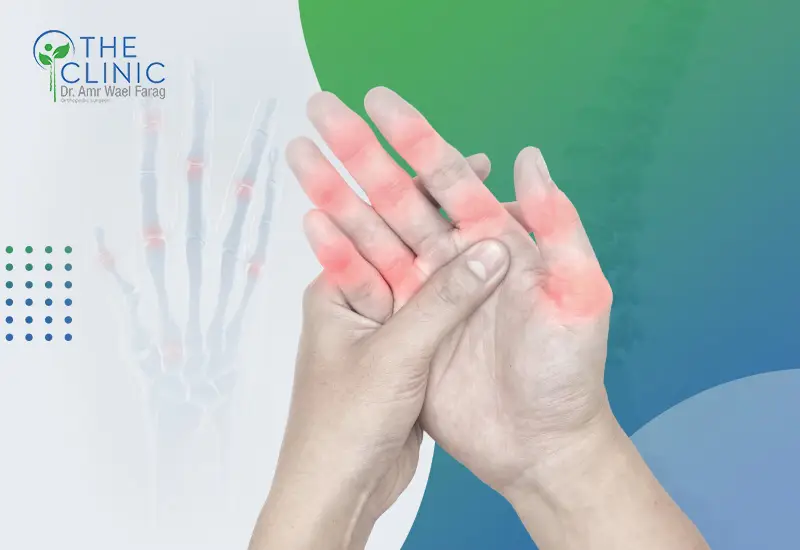
التهاب المفاصل الروماتويدي أو مرض الروماتويد هو مرض مناعي يؤثر في جودة الحياة بصورة كبيرة لما يسببه من أعراض مزعجة في أنحاء الجسم المختلفة، لذا يسعى مرضاه دائمًا للبحث عن أفضل السبل للسيطرة على المرض وتخفيف آلامه.
من خلال هذا المقال سنوضح الخيارات العلاجية المتاحة للروماتويد، بالإضافة إلى الإجابة عن أبرز التساؤلات حول علاج الروماتويد.
ما هو سبب مرض الروماتويد؟
قبل الحديث عن تفاصيل علاج الروماتويد ينبغي معرفة أن التهاب المفاصل الروماتويدي هو مرض مناعي ذاتي، وهذا يعني أن الجهاز المناعي يعمل بصورة غير طبيعية، بمعنى أنه يهاجم أعضاء الجسم خاصة بطانة المفاصل على أنها أعداء وأجسام غريبة يريد تدميرها.
مع الأسف يعد السبب الدقيق لحدوث هذا الخلل غير معروف، ومع ذلك يعتقد الأطباء أن بعض العوامل الوراثية والهرمونية والبيئية قد تجعل الشخص أكثر عرضة للمرض، وتتمثل تلك العوامل فيما يلي:
- وجود تاريخ وراثي بالإصابة بالمرض.
- النساء أكثر من الرجال بثلاث مرات، لكن الرضاعة الطبيعية تعمل على تقليل هذا الخطر.
- التقدم في العمر.
- التدخين.
- السمنة والإجهاد البدني والنفسي.
تعرف أيضًا على ما الفرق بين الروماتيزم والروماتويد؟
ما هو علاج الروماتويد؟
لا يوجد ما يُعرف بـ أفضل علاج للروماتويد، فالهدف من علاج هذا المرض هو تخفيف أعراض التهاب المفاصل وتخفيف الألم الذي تختلف حدته وأماكن ظهوره بين مريض وآخر.
والأهم من ذلك إيقاف تطور المرض بسرعة لتجنب تلف المفاصل.
إذًا، تُصمم خطة علاج الروماتويد بصورة فريدة وتتغير مع تطور الحالة، وتتضمن الخيارات الآتية:
علاج الروماتويد الدوائي
يعد العلاج الدوائي هو الخيار الأول الذي يلجأ إليه الأطباء لمداواة الأعراض، وتتمثل الأدوية المتاحة لعلاج الروماتويد ما يلي:
- أدوية تثبيط المناعة هي الأساس في العلاج، إذ تقلل هذه الأدوية نشاط الجهاز المناعي لمنعه مهاجمة المفاصل، ومن ثم إبطاء تقدم المرض، من أشهرها دواء ميثوتريكسات.
- الأدوية البيولوجية، وتُستخدم في الحالات التي لا تستجيب للأدوية التقليدية، إذ تستهدف جزيئات معينة في الجهاز المناعي، وتُعد أكثر دقة في عملها.
- مضادات الالتهاب غير الستيرويدية (NSAIDs) مثل الإيبوبروفين، وتُستخدم لتخفيف الشعور بالألم والالتهاب، لكنها لا تعالج المرض نفسه.
- أدوية الكورتيكوستيرويدات، وتُستخدم لفترة قصيرة للسيطرة على الالتهاب الشديد في حالات النوبات الحادة من المرض.
يمكنكم معرفة مزيد من التفاصيل عن الأدوية المستخدمة في علاج التهاب العظام من خلال مطالعة هذا الرابط.
علاج الروماتويد التأهيلي
يُعد العلاج الطبيعي جزءًا لا يتجزأ من الخطة العلاجية، والهدف منه هو الحفاظ على مرونة المفاصل وقوتها ومنع تيبسها، من خلال ممارسة تمارين مخصصة لكل مريض، يتعلم فيها كيفية الحفاظ على المدى الحركي للمفاصل وتقوية العضلات المحيطة بها.
علاج الروماتويد الجراحي
في بعض الأحيان قد تكون الجراحة خيارًا متاحًا لعلاج الروماتويد، وذلك لاستعادة وظيفة المفاصل المُتضررة بشدة، وفي حال عدم استجابة الحالة للعلاجات الدوائية بكل أنواعها.
من أبرز الجراحات المُتبعة لعلاج التهاب المفاصل الروماتويدي ما يلي:
- جراحات استبدال المفصل.
- جراحات تصحيح التشوهات.
ما هو أفضل دواء للروماتويد؟
في الوقت الحالي لا يوجد دواء يشفي الروماتويد تمامًا، فاختيار الدواء الأفضل يختلف من حالة لأخرى بناءًا على شدة الأعراض، والطبيب وحده هو من يحدد الدواء الأفضل للمريض بناءًا على حالته.
ما هو الطعام الممنوع لمرضى الروماتويد؟
توجد بعض الأطعمة التي تزيد من الالتهاب في الجسم ومن ثم تشتد معها أعراض الروماتويد، لذا ينصح الأطباء مرضى الروماتويد بتقليلها أو تجنبها قدر الإمكان، وهي:
- الأطعمة المصنعة والسكريات المضافة، مثل: الأطعمة الجاهزة والوجبات السريعة والمشروبات الغازية التي تحتوي على كميات عالية من السكر والدهون المتحولة.
- الدهون المشبعة والمتحولة والزيوت المهدرجة، فهذه الدهون تزيد من مستويات البروتينات المسببة للالتهاب في الجسم، لذا يُفضل استبدالها بالدهون الصحية الموجودة في زيت الزيتون والأفوكادو والمكسرات.
- الجلوتين الموجود في الدقيق الأبيض ومشتقاته، إذ تشير بعض الدراسات إلى أنه قد يسبب استجابة مناعية تزيد من الالتهاب لدى بعض مرضى الروماتويد، لذا يُنصح بتجربة نظام غذائي خالٍ من الجلوتين لفترة ومراقبة الأعراض.
- منتجات الألبان كاملة الدسم، وذلك لاحتوائها على دهون تزيد من الالتهاب، ومن ثم يُنصح بتناول منتجات الألبان القليلة أو الخالية من الدسم لتخفيف أعراض التهاب العظام والمفاصل.
هل مرض الروماتويد يمكن الشفاء منه؟
الروماتويد مرض مزمن وحتى الوقت الحالي لا يوجد علاج نهائي له. لكن بفضل التقدم الهائل في الأدوية والخطط العلاجية، أصبح وقف نشاط المرض والسيطرة على أعراضه أمرًا ممكنًا.
مع العلم أن نسبة الشفاء من الروماتويد تعتمد على التشخيص المبكر، واستخدام الأدوية المناسبة بجرعاتها المحسوبة، والالتزام بنصائح التكيّف مع المرض وهي ما سنوضحها تفصيليًا في السطور القادمة.
نصائح للتعايش مع مرض الروماتويد
بالإضافة إلى التزام المريض بنهج علاج الروماتويد الذي يحدده له الطبيب، توجد بعض العادات والنصائح التي يمكن من خلالها التعايش بصورة أفضل مع المرض، وتشمل تلك العادات ما يلي:
- ممارسة التمارين الرياضية بانتظام، للحفاظ على مرونة المفاصل وتقوية العضلات دون إجهادها.
- الراحة الكافية وتجنب الإرهاق الشديد لا سيما خلال فترات النشاط العالي للمرض.
- اتباع نظام غذائي غني بمضادات الالتهاب مثل الأوميجا 3 الموجود في الأسماك الدهنية، والفواكه والخضروات الملونة.
- طلب الدعم النفسي من الأهل والأصدقاء، فالحالة النفسية الجيدة لها دور كبير في تخفيف الأعراض.
- الالتزام بخطة العلاج ومواعيد الأدوية والمتابعات الطبية، وعدم التوقف عن تناول أي دواء دون استشارة الطبيب، حتى عند الشعور بالتحسن.
- تجنب التدخين والتوتر قدر الإمكان.
في النهاية..
مرض التهاب المفاصل الروماتويدي هو مرض مزعج لمن يُصاب به، ومع ذلك فهو ليس نهاية المطاف، فمن خلال السير على خطة علاج الروماتويد التي يحددها الطبيب، والتحلي بالصبر، يمكن لمريض الروماتويد ممارسة كافة الأنشطة اليومية دون تقيد بإذن الله.
بواسطة hussien | سبتمبر 24, 2025 | المقالات
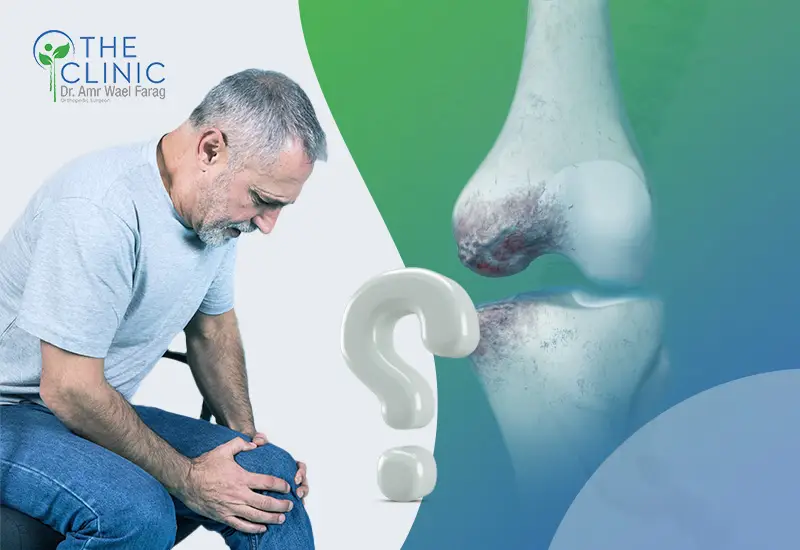
خشونة الركبة من الأمراض الشائعة التي تصيب الملايين حول العالم، وتتسبب في تآكل غضروف مفصل الركبة، مما يسبب الألم وغيره من الأعراض المزعجة، وللبدء في علاج هذه الخشونة لا بد أولًا من معرفة أي درجة منها مصاب بها الشخص، وعلى إثر ذلك سيناقش مقالنا هذا درجات خشونة الركبة وأهم العلامات التي تدل على الإصابة، بالإضافة إلى سُبل العلاج المتاحة.
ما المقصود بخشونة الركبة؟
داخل مفصل الركبة توجد غضاريف تعمل على تغطية أسطح العظام كوسائد مرنة لتقليل احتكاك العظام في أثناء الحركة، ونتيجة أسباب خشونة الركبة والعوامل التي تزيد من الإصابة -مثل الوزن الزائد والتقدم في العمر وغيره- تبدأ هذه الغضاريف في التآكل ومن ثم يحدث احتكاك العظام ببعضها البعض، مسببة الألم والتصلب وهو الأمر الذي يُعرف بخشونة الركبة.
كم درجة لخشونة الركبة؟
يُصنف الأطباء خشونة الركبة إلى أربع درجات رئيسية، وذلك بناءًا على شدة تآكل الغضروف ودرجة تضرر المفصل، وهو الأمر الذي سنتحدث عنه بالتفصيل خلال سطورنا القادمة.
ما درجات خشونة الركبة؟
يُستخدم التصنيف الطبي المعروف بتصنيف كيلغرن ولورنس (Kellgren-Lawrence) لتقييم حالة خشونة الركبة عبر الأشعة السينية، ومن ثم تقسيم درجات خشونة الركبة إلى ما يلي:
الدرجة الأولى (بسيطة)
في هذه المرحلة المبكرة لا يظهر تلف واضح في الأشعة السينية، وقد لا يشعر المريض بأي ألم، الأمر برمته قد يكون بداية تآكل بسيط في الغضروف.
الدرجة الثانية (خفيفة)
تظهر في هذه المرحلة علامات طفيفة لتآكل الغضروف، ويلاحظ المريض ألمًا خفيفًا بعد ممارسة نشاط بدني مكثف، لكن هذا الألم غير مستمر، أيضًا يمكن سماع صوت طقطقة خفيف في المفصل.
الدرجة الثالثة (متوسطة)
تُعد هذه المرحلة الأكثر شيوعًا، وفيها يحدث تآكل واضح في الغضروف، وتُلاحظ المسافة بين العظام وهي تضيق، ويشعر المريض بألم متوسط وشديد وتورم في المفصل، وقد يجد صعوبة في المشي والتحرك.
الدرجة الرابعة (شديدة)
إجابة على سؤال يعني ايه خشونة من الدرجة الرابعة؟ نجد أن هذه المرحلة هي الأكثر تقدمًا وخطورة في درجات خشونة الركبة، وفيها يكون الغضروف قد تآكل بصورة شبه كاملة، مما أدى لتلامس العظام بعضها البعض مباشرة، ويشعر المريض بألم حاد ومزمن وصعوبة كبيرة في الحركة، وقد يفقد المفصل قدرته على أداء وظيفته بشكل طبيعي.
ما هي علامات خشونة الركبة؟
تتطور أعراض خشونة الركبة تدريجيًا وتختلف من مصاب إلى آخر، بناءًا على شدة الإصابة ودرجة التآكل، وتتضمن ما يلي:
- ألم في الركبة يزداد مع الحركة ويخف مع الراحة.
- تصلب في المفصل، خاصةً في الصباح أو بعد الجلوس لفترة طويلة.
- تورم في الركبة.
- صوت طقطقة أو احتكاك عند تحريك المفصل.
- صعوبة في ثني الركبة أو مدها بالكامل.
الأشخاص الأكثر عرضة للإصابة بمختلف درجات خشونة الركبة
خشونة الركبة يمكن أن تصيب أي شخص، ومع ذلك توجد فئات هم الأكثر عرضة للإصابة، وهم:
- كبار السن.
- أصحاب الوزن الزائد.
- النساء أكثر من الرجل.
- من لديهم تاريخ عائلي وراثي مع المرض
- العاملون بالوظائف الشاقة، مثل عمال البناء.
سُبل علاج درجات خشونة الركبة المختلفة
يُحدد علاج خشونة الركبة بناءًا على درجة الحالة وشدتها، ففي المراحل المبكرة يمكن السيطرة على الأعراض بتغيير نمط الحياة مثل إنقاص الوزن وممارسة التمارين الرياضية التي تقوي العضلات المحيطة بالركبة، أما في المراحل المتقدمة فقد يتطلب الأمر علاجات أكثر فعالية، وذلك مثل:
- الأدوية والتي تضم مسكنات الألم ومضادات الالتهاب لتخفيف الأعراض، والعلاج الطبيعي الذي يساعد على تقوية العضلات المحيطة بالركبة وتحسين نطاق الحركة.
- الحقن، إذ يمكن استخدام حقن خشونة الركبة في المراحل المتوسطة والشديدة، وتتضمن أشهر أسماء حقن خشونة الركبة ما يلي:
- حقن حمض الهيالورونيك أو ما تُعرف أيضًا بـاسم حقنة الزيت والتي تعمل على تليين المفصل.
- حقن الكورتيزون لتقليل الالتهاب والألم بصورة مؤقتة.
- الجراحة، ويلجأ الأطباء للتدخل الجراحي في الدرجة الرابعة، والتي من الممكن أن يكون هو الخيار الوحيد للعلاج حينها والتخلص من الألم عن طريق استبدال المفصل.
ما هي وضعية الجلوس الصحيحة لمرضى خشونة الركبة؟
الحفاظ على وضعية جلوس صحيحة لمرضى خشونة الركبة أمر مهم لتخفيف الضغط على المفصل المصاب، وتتمثل ف الجلوس على كرسي مريح يكون ارتفاعه مناسبًا، مع الحفاظ على زاوية الركبة قائمة (90 درجة)، دون ثني مفرط أو تمديد زائد.
بالإضافة لتجنب الجلوس بوضع القرفصاء أو الجلوس على الأرض، أو وضع الساقين فوق بعضهما (رجل على رجل)، ويُنصح بتغيير وضعية الجلوس كل 30 دقيقة لتجنب التصلب.
بعض النصائح للمصابين بمختلف درجات خشونة الركبة
بالإضافة لاتباع وضعية الجلوس الصحيحة، توجد مجموعة من النصائح التي تساعد مرضى خشونة الركبة على تسريع التعافي وتخفيف الألم، وهي:
- التحكم في الوزن فكل كيلو جرام إضافي يُشكل ضغطًا كبيرًا على مفصل الركبة.
- الإقلاع عن التدخين في حال إذا كان المصاب مُدخنًا أو حتى يتعرض للتدخين السلبي، وذلك لما له من آثار سلبية تؤدي لتسريع تآكل الغضروف.
- ممارسة التمارين الرياضية بانتظام، مع التركيز على الأنشطة البسيطة مثل المشي.
- تطبيق كمادات المياه الدافئة لتقليل الألم والتيبس، أو الكمادات الباردة لتخفيف التورم بعد الأنشطة.
- تجنب الحركات التي تزيد الضغط على الركبة مثل صعود السلالم بصورة مفرطة أو الجلوس بوضع القرفصاء، مع الحرص على استخدام الأدوات المساعدة مثل العكازات عند الحاجة لتوفير الدعم للمفاصل.
أخيرًا،
خشونة الركبة حالة مزعجة وتؤثر في ممارسة الحياة بصورة طبيعية، لذا إذا كنت تعاني أي درجة من درجات خشونة الركبة المختلفة، فلا بد من زيارة طبيب حتى وإن كان الأمر بسيطًا في بدايته، وذلك حتى لا تتفاقم الأعراض ويصبح الألم مزمنًا ومن ثم تلجأ للحلول الجراحية لا قدر الله.
بواسطة hussien | سبتمبر 24, 2025 | المقالات
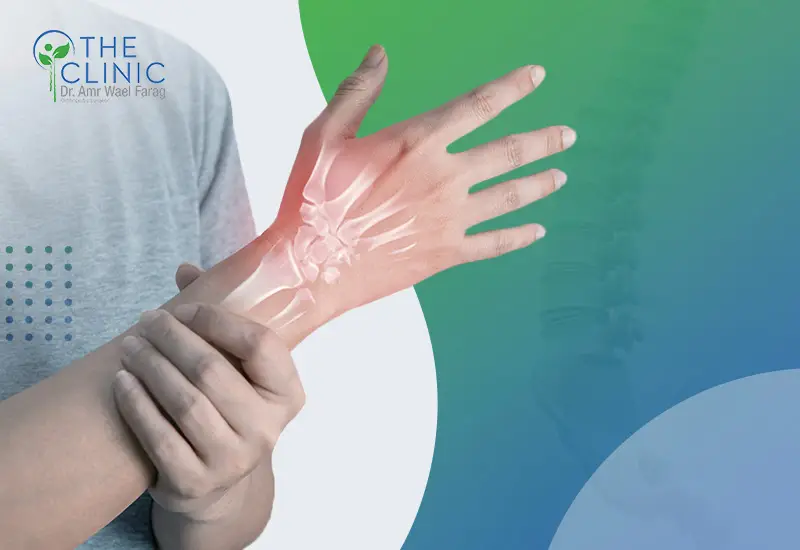
يُعد التهاب الوتر في اليد من الحالات الشائعة التي تؤثر في القدرة على أداء المهام اليومية، مثل الإمساك بالأشياء، أو الكتابة، أو حتى استخدام الهاتف، ويحدث هذا الالتهاب نتيجة الإجهاد المتكرر والإفراط في استخدام اليد، ما يؤدي إلى الألم والانزعاج بالقرب من موضع ارتباط الوتر بالعظام.
في هذا المقال، نستعرض أفضل وسائل علاج التهاب الوتر في اليد، مع تسليط الضوء على العناية بعد العلاج وتقديم النصائح الوقائية لاستعادة الحركة الطبيعية ومنع تكرار المشكلة.
وسائل علاج التهاب الوتر في اليد
يركز علاج التهاب أوتار اليد على تخفيف الالتهاب، واستعادة حركة اليد وقوتها، وغالبًا ما يجمع العلاج الفعّال بين أكثر من وسيلة، لضمان التعافي السليم، وتشمل وسائل العلاج ما يلي:
الأدوية
تُستخدم مضادات الالتهاب غير الستيرويدية مثل الإيبوبروفين مسكنات الألم، لتقليل الالتهاب وتخفيف الألم المصاحب له، ما يسهل حركة اليد ويخفف الانزعاج.
الكمادات الباردة
وضع كمادات باردة على اليد المصابة لمدة 10-15 دقيقة عدة مرات يوميًا، يساهم في تخفيف التورم والالتهاب، خاصةً في المراحل المبكرة، إذ يعمل على تخدير المنطقة مؤقتًا.
استخدام جبيرة أو دعامة للمعصم
تدعم الجبيرة المعصم واليد، وتساعد على تثبيت الأوتار الملتهبة، وتقلل الضغط عليها، ما يسهم في تعزيز الشفاء والحدّ من الألم في أثناء الحركة.
العلاج الطبيعي والتمارين التأهيلية
يُعد العلاج الطبيعي من أنجح الوسائل في علاج التهاب الوتر في اليد، ويركز على استعادة القوة والمرونة والوظيفة الكاملة لليد، ويُستخدم أيضًا في حالات أخرى مثل علاج التهاب أوتار الكتف.
حقن الكورتيزون
في الحالات الشديدة أو المستمرة، التي لا توفر فيها الأساليب الأخرى مثل العلاج الطبيعي والأدوية الراحة الكافية، يمكن استخدام حقن الكورتيزون للحدّ من الالتهاب بسرعة وتخفيف الألم.
الجراحة
إذا لم تتحسن الأعراض بالطرق السابقة، قد يلجأ الطبيب إلى التدخل الجراحي لإزالة الأنسجة المتضررة، وتحرير الأوتار المقيدة، واستعادة حركة الوتر الطبيعية، وفي بعض الحالات، قد يحتاج المريض إلى خيارات أخرى مثل علاج التهاب العظام.
مدة التعافي بعد علاج التهاب الوتر في اليد بالجراحة؟
تتراوح مدة التعافي بعد علاج التهاب الأوتار في اليد بين أسابيع قليلة إلل 3 أشهر وفقًا لشدة الالتهاب ومكانه، وغالبًا ما يوصي الجراح باستخدام جبيرة مع العلاج الطبيعي بعد العملية لحماية الوتر وتجنب خطر الإصابة مرة أخرى.
أهم النصائح بعد علاج التهاب الوتر في اليد للوقاية من تكرار الالتهاب
تتطلب الوقاية من التهاب الوتر في اليد مجددًا بعض النصائح، والتي تشمل:
- المتابعة المنتظمة مع الطبيب، والالتزام بالتعليمات.
- استخدام أدوات مريحة تساعد على الحفاظ على وضعية طبيعية لليد والمعصم.
- تجنب الحركات المتكررة لفترات طويلة، وأخذ فترات راحة منتظمة خلال الأنشطة.
- ممارسة تمارين مخصصة لتقوية العضلات والأوتار.
- السيطرة على المشكلات الصحية المزمنة التي قد تزيد الالتهاب وتضعف الأوتار.
الأسئلة الشائعة
في هذه الفقرة، نجيب عن أبرز الأسئلة حول علاج التهاب الوتر في اليد.
كيف أعرف أن لدي التهاب في الأوتار؟
غالبًا ما يظهر التهاب الأوتار من خلال الشعور بألم عند تحريك المفصل، مع وجود تورم أو تيبّس في المنطقة المصابة، وقد يمتد الالتهاب ليصيب مناطق أخرى بما في ذلك الكتف، ما يسبب ظهور أعراض التهاب وتر الكتف.
ما هو علاج التهاب أوتار اليدين؟
يعتمد العلاج على شدة الحالة، ويشمل الراحة، واستخدام الكمادات الباردة، والأدوية المضادة للالتهاب، وفي بعض الحالات، قد يُنصح بالعلاج الطبيعي، أما في الحالات الشديدة، فقد يكون التدخل الجراحي أفضل خيار.
كم يستمر التهاب الأوتار؟
تتراوح مدة الشفاء من التهاب أوتار اليد بين عدة أسابيع إلى ثلاثة أشهر، وفقًا لشدة الالتهاب ومدى التزام المريض بالعلاج والراحة.
ما هو الفيتامين الذي يعالج التهاب الأوتار؟
لا يوجد فيتامين يعالج الالتهاب مباشرةً، لكن بعض الفيتامينات مثل C وD وE وفيتامينات B تساعد على دعم صحة الأوتار والحدّ من الالتهابات.
ختامًا، تذكّر أن التدخل المبكر والتشخيص السليم للتفرقة بين أعراض التهاب العظام وأعراض التهاب المفاصل والأوتار أمور ضرورية لضمان سرعة التعافي.
لذلك، لا تتردد في التواصل مع الدكتور عمرو فرج، أستاذ جراحة العظام بجامعة القاهرة، للحصول على التشخيص السليم ووضع خطة متكاملة لعلاج التهاب الوتر في اليد بما يناسب حالتك ويعيد لك راحتك وحركتك الطبيعية.
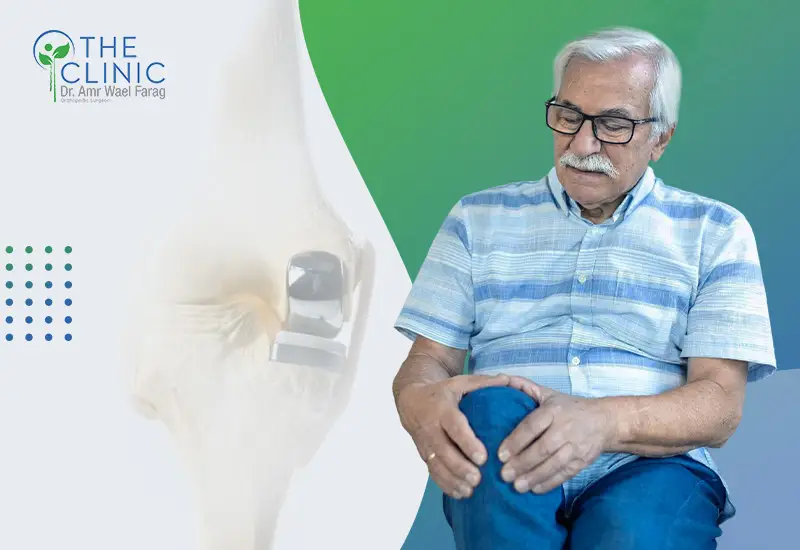
بواسطة hussien | سبتمبر 22, 2025 | المقالات
هل عملية تغيير المفصل لها أضرار؟ قد يتبادر إلى ذهنك هذا السؤال حينما يُخبرك الطبيب بأن تغيير المفصل هو الحل الأمثل لحالتك، ولا شك أن اللجوء إلى الجراحة يثير القلق، فإذا تريد معرفة حقيقة أضرار عملية تغيير مفصل الركبة، تابع معنا هذا المقال.
أضرار عملية تغيير مفصل الركبة، هل هناك ما يستدعي القلق حقًا؟
في البداية يجب إيضاح أن العمليات الجراحية لا تسبب ضررًا للمريض في العموم، فهي في الأصل علاج لمشكلة صحية لا تستجيب للأدوية أو العلاج التحفظي، ولكن في بعض الحالات قد يصاحب الجراحة بعض المضاعفات أو الآثار الجانبية، التي يسهل التعافي منها بتدخل طبي بسيط، لذلك لا نجد ما يسمى أضرار عملية تغيير مفصل الركبة.
لماذا يلجأ الأطباء إلى عمليات تغيير مفصل الركبة؟
حينما تفقد الركبة وظيفتها وتُصبح عائقًا أمام المريض في ممارسة حياته بصورة طبيعية، مع عدم استجابتها للعلاج بالدواء أو تمارين العلاج الطبيعي، يُصبح التفكر في تغيير المفصل أمرًا جائزًا، ونجد ذلك أمرًا شائعًا بين مرضى الأمراض التالية:
- تآكل الغضاريف الشديد وخشونة الركبة.
- التهاب المفاصل الروماتويدي.
- الكسور العنيفة نتيجة حادث.
- تشوه مفصل الركبة.
الآثار الجانبية التي يظنها المرضى أضرار عملية تغيير مفصل الركبة
قد يظهر على المريض بعد الجراحة بعض الآثار الجانبية المتوقعة، والتي تقل بمرور الوقت، مثل:
الألم
مما يظنه المرضى من أضرار عملية تغيير مفصل الركبة الشعور بالألم بعد الخضوع لها، ولكن شدة هذا الألم تظل مُحتملة، وعادةً ما يصف الطبيب مسكن عند الحاجة، كما أن الألم يقل تدريجيًا بعد أسبوعين من العملية، ويجب مراجعة الطبيب متى يكون ألم الركبة خطير ولا يستجيب للمسكنات.
تورم الركبة
إن تورم الركبة البسيط بعد العملية من الأعراض الشائعة لفترة النقاهة، ويقل تدريجيًا في أسابيع قليلة مع المداومة على التمارين العلاجية، ولكن إذا كان الورم مصحوبًا باحمرار في الجلد وألم شديد فيعد هذا التهاب في موضع العملية، ويجب مراجعة الطبيب لعلاجه.
حركة المفصل تكون محدودة
في الأسابيع الأولى من فترة التعافي بعد العملية، يكون المفصل متيبسًا وحركته محدودة بعض الشيء، وتزداد المرونة مع المداومة على تمارين العلاج الطبيعي والموازنة بين المجهود والراحة، فمن خلال هذا التوازن تتحقق نسبة نجاح عملية تغيير مفصل الركبة العالية.
الإرهاق وصعوبة النوم
أيضًا من الآثار الجانبية المتوقعة بعد العملية الشهور بالإرهاق العام وصعوبة في النوم بوضع مريح للساق، ولكن سيشرح لك الطبيب طريقة النوم الصحيحة ضمن نصائح بعد عملية تغيير مفصل الركبة.
علامات قد تظنها من أضرار عملية تغيير مفصل الركبة
في بعض الحالات قد يظهر على المريض مضاعفات للجراحة تحتاج إلى تدخل طبي لعلاجها، مثل:
- زيادة الألم وعدم استجابته للمسكنات.
- انتشار التورم إلى الساق والقدم مصحوبًا باحمرار في الجلد.
- خروج إفرازات من الجرح.
وأسباب ظهور هذه المضاعفات متعددة، فمنها ما يظهر بسبب عدم الالتزام بنصائح الطبيب حول العناية بنظافة الجرح أو تجنب المجهود، ومنها ما يحدث بسبب عدوى في أثناء الجراحة.
كيف تتفادى مضاعفات وأضرار عملية تغيير مفصل الركبة
هناك عدة عوامل مؤثرة في تطور الآثار الجانبية للعملية إلى مضاعفات يجب الرجوع للطبيب لعلاجها، ولعل أشهرها ما يلي:
- البحث جيدًا عن الجراح المتخصص صاحب الخبرة الواسعة في عمليات تغيير مفصل الركبة.
- الالتزام بتمارين العلاج الطبيعي، إذ يمثل سبيل الشفاء الأساسي بعد العملية.
- العناية بالجرح والمحافظة عليه جافًا ونظيفًا.
- عدم الرجوع إلى ممارسة أي رياضة دون استشارة الطبيب، إذ يؤخر المجهود الزائد الشفاء ويُظهر مضاعفات قد يظنها المريض من أضرار عملية تغيير مفصل الركبة.
قد يهمك معرفة تكلفة عملية تغيير مفصل الركبة.
هل عملية تغيير مفصل الركبة آمنة؟
يُعد تغيير مفصل الركبة من الجراحات التي تتمتع بنسب نجاح عالية مؤخرًا، والمرضى الذين خضعوا لها يظهرون رضاهم عن نتائجها من تحسن في القدرة على المشي وثني الركبة، إذ تصل نسبة نجاح العملية إلى 85% -90%، لذلك لا داعي للقلق بشأن أضرار عملية تغيير مفصل الركبة الآن.
أسئلة شائعة حول أضرار عملية تغيير مفصل الركبة
إليك فقرة بأشهر الأسئلة الشائعة حول أضرار عملية تغيير مفصل الركبة والرد عليها:
هل عملية استبدال الركبة جراحية عالية المخاطر؟
لا، لا تُعد عملية استبدال الركبة جراحة خطيرة، إذ تتمتع العملية بنسبة نجاح مرتفعة وتصل إلى 90%، ويظل المفصل الجديد يعمل لسنوات طويلة قد تصل إلى 20 عامًٍا بعد تركيبه، لذلك فالعملية آمنة وفعالة وتُعين المريض على استعادة حركة المفصل دون أن يتعرض إلى مضاعفات خطيرة.
ما هي نسبة نجاح عملية تغيير مفصل الركبة؟
تتميز عملية تغيير مفصل الركبة بنسبة نجاح مرتفعة تصل إلى 90%، ولعل أكثر ما يرفع من نسبة نجاح العملية هو حسن اختيار الجراح صاحب الخبرة، والالتزام بالعلاج الطبيعي قبل الخضوع للعملية.
هل يندم الناس على عملية استبدال الركبة؟
يشير الكثير من المرضى المتعافين من خشونة مفصل الركبة بعد خضوعهم إلى عملية استبداله إلى تحسن جودة حياتهم واستعادة قدرتهم على المشي وأداء الأنشطة اليومية بكفاءة أعلى، وأن تلك النتيجة ليست مؤقتة ولكنها ممتدة لسنوات بعد العملية، إذ يظل المفصل يعمل بكفاءة حتى بعد مرور 20 عامًا على تركيبه.
إلى متى يستمر الألم بعد تغيير مفصل الركبة؟
يشعر المريض بالألم النابض بعد عملية تغيير مفصل الركبة لمدة أسبوعين ثم يقل تدريجيًا ويبدأ في التلاشي بعد 3 إلى 6 أشهر، وتعتمد تلك المدة على عمر المريض ووزنه وحالته الصحية العامة ومدى التزامه بتعليمات الطبيب قبل وبعد العملية.
خلاصة القول، لا يوجد أضرار عملية تغيير مفصل الركبة، ولكنها كأي عملية جراحية يصحبها آثار جانبية مؤقتة في الأسابيع الأولى، ثم تقل تدريجيًا، ورُغم ندرة المضاعفات، فهي تظل قابلة للعلاج، فإذا اقترح عليك طبيبك هذه العملية كحل مثالي في حالتك، لا تتردد في الخضوع لها كي تستعيد نشاطك وجودة حياتك مرة أخرى.
وإذا كنت لا تزال تبحث عن طبيب متخصص في عمليات تغيير المفاصل، يمكنك التواصل مع الدكتور عمرو فرج المعروف بتخصصه في عمليات تغيير المفصل، وذلك من خلال الأرقام الموضحة في موقعنا الالكتروني.





